
胃腸の病気、胆嚢・胆管・膵臓の病気、肝臓の病気に対して診療を行っています。
食道炎、逆流性食道炎、食道がん、急性胃炎、急性胃潰瘍、慢性胃潰瘍、慢性胃炎、機能性胃症、胃がん、十二指腸潰瘍、小腸潰瘍、吸収不良症候群、急性大腸炎、虚血性腸炎、大腸がん、潰瘍性大腸炎、クロ―ン病、大腸憩室症、過敏性大腸炎、胆石症などの診断・治療・管理を行います。
胃液や胆汁が何らかの原因で食道に逆流して、食道の粘膜に炎症をきたす症状を逆流性食道炎と言います。
強酸性の胃液が食道に逆流することにより食道の粘膜に炎症が起こることが原因です。胸焼け、呑酸(どんさん:のどや口の中にすっぱい胃液を感ずることです)が主症状ですが、慢性の咳嗽の原因であることがあります。炎症が悪化すると食道に潰瘍ができ、物をのみこみにくくなったりします。
日常診療で非常に多い疾患で日本での有病率は人口の10%とされています。生活習慣の改善や、下記の薬の処方により症状の改善を得ることができますし、危険な病気ではありませんが、慢性的な経過をとることが多く、放置すると食道粘膜の障害から食道の悪性疾患の発生母地になることもあるので、受診がすすめられます。
治療としては生活習慣の改善と薬の内服の2つに大別されます。
食道にできる悪性腫瘍です。
早期の場合は無症状のことが多く、内視鏡検査で偶然発見されます。進行するとの嚥下障害(のみこみにくさ)、胸の違和感などの症状が出現します。
飲酒と喫煙が発生に強く関与しており、飲酒と喫煙により食道癌の発生率は30倍になると言われています。特に飲酒後に顔が赤くなる方はアセトアルデヒドという発癌性の高い物質を分解する能力が低いことが示唆されますのでリスクが高くなります。
診断は内視鏡検査で行われます。進行した場合は食道を切除し、つなげなおす手術が必要で負担も大きく治療後も再発のリスクがあるため厳重な管理が必要ですが、早期では完治を期待することもできますし、通常の手術ではなく、内視鏡による切除(内視鏡的粘膜切除術など)が可能な場合もありますので、早期発見が重要です。
当院では従来のものより苦痛の少ない経鼻内視鏡を行い、かつ早期の病変の検出能を飛躍的に高めた最新の狭帯域光観察(Narrow Band Imaging: NBI)を装備しており食道病変だけでなく喉の病期(咽頭がんなど)の早期発見に努めておりますので、ご心配な方はお気軽にご相談ください。
胃の内側をおおう壁(粘膜といいます)の急性炎症でその多くは胃酸が関与しています。
急性胃粘膜病変(Acute Gastric Mucosal Lesion:AGML)とも呼ばれます。症状は臍より上(上腹部)の強い痛みで、ムカムカや嘔吐を伴うことがあります。粘膜の障害が強いと血を吐いたり、便が黒くなったりします(便に血がまじると便が黒くなります)。
原因の40%前後が内服薬でその大半は鎮痛剤と言われています。市販・処方を問わず鎮痛剤を常用している方は注意が必要です。ピロリ菌感染によるものは近年明らかとなっており、多くは3歳ころまでに感染し、その後は感染しても慢性化しないといわれていますが、成人でも一過性に感染して急激な胃炎(急性胃粘膜病変:AGML)を起こすと言われています。
その他の感染として、魚の体内にいる線虫の一種のアニサキスも原因として挙げられます。新鮮な刺身などを食べることにより感染しますので、刺身を食べたり魚の踊り食いをした方で腹痛があれば要注意です。体組織内には侵入しませんが、胃に激しい炎症を起こし激烈な痛みを感じます。そのほかに、精神的ストレスでも急激な胃粘膜の炎症を起こすことは多々あります。
治療の原則は原因の除去と安静(食事を控えて体を¥すめること)ですが、通常は胃酸を抑える薬(プロトンポンプインヒビターやヒスタミン受容体拮抗薬)を改善するまで処方します。また、吐血や下血があったり激烈な痛みがある場合は内視鏡検査をおすすめする場合があります。尚、アニサキス感染の場合は内視鏡で虫体を除去すると治癒します。
当院では急性胃炎に対してはできるだけ検査をさけ、外来診察で適切な治療法を提示することをこころがけておりますのでいつでもご相談ください(緊急の場合はお電話でもご助言できます)。
それでもやむなく検査が必要な場合は、従来より苦痛の少ない内視鏡機器を完備しておりますのでご安心ください。
胃や十二指腸潰瘍の内側の壁(粘膜と言います)に、強酸である胃液の自己消化によりの強力な消化作用により障害される疾患です。原因は上記の急性胃炎と同様で、様々なものがありますが、ピロリ菌感染が原因として重要です。また、鎮痛剤だけでなく治療薬として長期間使用されるステロイドも原因として重要なので、他の疾患で使用されている方は注意を要します。
症状としてはみぞおちの痛み(心窩部痛といいます)や背中の痛みで、潰瘍の部位により異なります。出血があると血液が混入した便が出ます。その際は便が腸管で変化し赤ではなく、黒い便がでます(タールのような便になります)。痛みがほとんどない場合は知らず知らずのうちに貧血になったり、潰瘍が深くなり胃に穴が開いてしまい緊急手術となってしまうこともあります(潰瘍の穿孔といいます)。特に高齢の方はあまり症状を訴えないことがあるので、ステロイドや鎮痛剤を長期間使用されているお年寄りの方は注意してください。
治療は通常は胃酸を抑える薬(プロトンポンプインヒビターやヒスタミン受容体拮抗薬)の内服が何にもまして重要です。潰瘍の診断には内視鏡検査が必要で、出血がある場合は内視鏡的に止血する場合もあります。症状の軽快だけで潰瘍の治癒を証明することは不可能なので、治療後も最低1回は胃内視鏡を行う必要があります。その他、ピロリ菌などの原因に対する除菌などを行います(ピロリ感染胃炎を参照ください)。
潰瘍は放置すると穴があき(消化管穿孔といいます)、腹膜炎を発症します。この状態は急激に重症化し敗血症など生命の危機に陥ります。そうなる前に治療をすることが第一ですが、もし消化管穿孔を疑う強い痛みがあった場合はすぐに医療機関を受診することが肝要です。当院では腹膜炎の可能性がある方は可及的速やかに大学病院もしくは総合病院に転送します。緊急を要さない胃や十二指腸の潰瘍の疑いの方には、まずは胃酸を抑える薬を処方し、内視鏡検査の予約をおすすめします。その際は従来のものより苦痛の少ない内視鏡機器を用いますのでお気軽にご相談ください。
胃の内側をおおう壁(粘膜といいます)の慢性炎症です。放置すると粘膜が萎縮し小腸の粘膜におきかわります(腸上皮化生)。慢性胃炎は胃がんの発生母地となるので重要です。原因のほとんどはピロリ菌(ヘリコバクター・ピロリ菌:Helicobacter pylori)の感染です。この菌は1980年代に発見されたもので詳細は下記のピロリ菌感染胃炎を参照してください。
症状は腹部不快感や痛みなどですが、症状がなく内視鏡で発見されることもあります。また、症状があっても内視鏡検査では異常がない場合は別記の機能性ディスペプチアの可能性がありますので注意を要します。
治療の原則は原因の除去です。ピロリ菌の除去に関しては下記を参照してください。また、慢性胃炎があると胃がんの発生母地となります。胃がんの好発年齢は50歳以上ですが、大部分はピロリ菌感染を伴っています。ピロリ菌を除菌することにより発がん率を1/3に減らせますが0にすることは困難ですので、定期的受診が必要です。
当院ではピロリ菌検査と除菌を迅速に行っており、最新の情報を提示しご説明しております。また、従来のものより苦痛の少ない内視鏡機器を完備しておりますのでいつでもご相談ください。
ピロリ菌(Hericobacter Pylori; ヘリコバクターピロリ菌)の歴史は浅く、我が国で認知されたのは1980年台です。さらに胃がんの原因と判明したのは1990年台です。
ピロリ菌は慢性胃炎を経て胃がんを発生させる原因となることが重要ですが、その他に胃潰瘍、胃のリンパ腫など様々な疾患の原因となります。特に胃がんの発生原因として重要です(胃がんの方の多くはピロリ菌が陽性です。ピロリ菌が陰性の胃がんの頻度は1%弱です)。そのため、ピロリ菌が認められた場合は除菌が強くすすめられます。
先進国の中で日本はピロリ菌保菌率が高く、特に高齢の方に多く認められます。汚染した水や、口から口の感染が考えられており、多くは免疫の未発達な幼少期(3歳頃まで)に感染すると言われています。
近年は生活環境の変化により若年者での感染率は著しく低下しています。
診断には以下の検査を用います。
ピロリ菌の出すウレアーゼという物質を検出する方法です。
利点は検査の当日に結果が分かることです(30分以上待つ必要がありますが)。
欠点は組織を採取する部位によりピロリ菌がいても検出されない場合があること(偽陰性といいます)です。
胃から取った組織を顕微鏡で見てピロリ菌を発見する方法です。
胃がんの疑いがある組織の評価と合わせて行える利点があります。
欠点は迅速ウレアーゼ試験と同じく組織を採取する部位によりピロリ菌がいても検出されない場合があること(偽陰性といいます)です。
採取した組織からピロリ菌を培養して存在を証明する方法です。抗生剤に対する感受性など、菌の性質が評価できます。判定に時間がかかり初回検査では通常行われません。
ピロリ菌が胃の中で尿素を分解する性質を利用し、(13C-尿素)を含んだ検査薬を飲み、ピロリ菌により分解された尿素の産物である13CO2が肺から排出されるのを検出する方法です。
息を採取するだけの簡便な検査で、検出率も高い方法です。除菌後の効果判定にも用いられます。
便の中のピロリ菌を検出する方法です。少量の便を採取するだけですみ簡便です。お子様にも有用です。
優れた方法で私が一番推奨する方法ですが、トイレでの採取方法は若干の工夫が必要です。便の採取はお渡しする綿棒などで簡単にできますが、多くの住宅は洋式便座となっており、便が水中に沈んでしまうからです。実際は簡単な指導でできますのでいつでもご相談下さい。
血液検査中のピロリ菌抗体を測定します。普通の血液検査で判定できます。ピロリ菌自体ではなく、ピロリ菌に対する抗体を調べるため過去の感染でも陽性になり、新たに感染しているかどうかは判定できませんので、初回検査では他の検査と組み合わせて行われます。
2種類の抗生剤と、胃酸分泌抑制剤(プロトンポンポンプインヒビター)を1週間内服します。約80%の方で除菌が成功します。除菌ができない場合は薬剤を変えて再度1週間内服します(2次除菌と言います)。2次除菌により更に約80%の方で除菌することができます。
注意すべきことに除菌後の胸やけがあります。ピロリ菌の消失により胃粘膜が再生し、胃酸分泌の増えることが原因です。多くの方は自然に軽快します。
除菌後により胃がんの発生率を1/3に抑えることができますが、完全ではなく、除菌後の胃がんも認められるため胃内視鏡を1~2年に1回程度定期的に行うことをお勧めします。
当院では上記の各種検査を全て行えます。内視鏡検査は必須ではありませんので、問診の上、便中ピロリ菌検査や尿素呼気試験で診断可能ですのでお気軽にご相談ください。
内視鏡検査は正確な診断や、胃がんの早期発見のためとても有用な検査ですので、ご心配な方には強くおすすめしております。当院では従来のものより苦痛の少ない内視鏡機器を完備しておりますのでいつでもご相談ください。
先進国の中で日本は特に胃がんが多く、以前は食生活など様々な原因が考えられていいました。しかし現在では上記のピロリ菌による慢性胃炎が原因と特定されています。ピロリ菌は高齢者の80%が保菌しているとされますが、若年者では低く20歳以下では20%以下とされています。ピロリ菌をもっていると慢性胃炎となり長期間持続すると胃がんの原因となりますが、逆にピロリ菌を除菌することにより胃がん発生を抑えることができます。ピロリ菌の有無は血液、息、便などの検査で簡単に検査でき、検査陽性の場合は1週間の内服治療で除菌を図れます(ピロリ感染胃炎の項を参照ください)。しかしピロリ菌を除菌した後も発がんすることがあるので保菌歴がある方は2年に1回程度の胃カメラを行うことをおすすめします。
早期胃がんは、がんが胃の筋肉にまで及んでいない状態と定義されており、症状はなく、ほとんどの方は検診等での内視鏡で偶然発見されます。早期胃がん治療後の5年生存率は97.8%ですので、早期発見により治癒を得ることができますのでリスクのある方は定期的内視鏡検査をおすすめします。
早期胃がんは3から5年で進行胃がんになります。進行胃がんは、がんが胃の筋肉に達するか、更に深くに及んだ状態です。進行胃がんでは、胃のつまりや食欲の低下、がんからの出血による下血(便が黒くなります)が認められる場合があります。進行胃がんでは胃以外の臓器への転移の危険性がでますので治療後も厳密な管理が必要です。
比較的女性に便秘が多く、加齢とともに増加しますが便秘の学童も少なくありません。便秘と感じるかどうかはひとそれぞれですが、日本内科学会では以下と定義しております。
便秘に悩まれる方の中には、別途する過敏性腸症候群によるものがありますので、腹部不快があり長期間悩まれている方はご参照ください。
便秘は以下に分けられます。
便秘の中で最も多く、特に高齢の方に多くみられます。原因として、加齢による大腸の筋力の低下があげられますが、大腸に便が貯留している状態の持続や刺激性下剤の長期使用による排便感覚の鈍麻も重要な原因です。
肉体的もしくは精神的なストレスなどで自立神経が乱れることにより大腸にけいれんが生じ、便のスムーズな動きが妨げられることが原因です。便は小さい塊(ウサギの便:兎糞状といいます)になり、排便後も十分に出しきった感じがなく、残便感を訴える人が多くいます。
大腸の中で、肛門に近い部分を「直腸」と呼びます。直腸性便秘は排便反射がにぶくなり、直腸に便が達しても排便できない状態です。排便反射がにぶくなる原因として、便をがまんしてしまう生活習慣と、加齢による直腸神経の鈍麻などがあります。
以上が便秘の分類ですが、日常生活の乱れや、加齢、下剤の使用など原因は重複します。
社会生活を営んでいる以上、様々なストレスがあり便秘の原因も人それぞれです。便秘を分類してもその人に効果がある治療ができるとは限りません。
高齢者には弛緩性便秘により常に残便感を訴える方が多くおられます。そのような方は便秘に関する十分な説明をした後に「2~3日に1回の自然な排便があれば十分です」とアドバイスすることもあります。毎日無理に排便するために力んだり、多くの下剤(特に浣腸)を使われる方がおられますが、直腸潰瘍・穿通などの重大疾患や肛門裂傷などの原因になる恐れがあるため十分に注意する必要があるからです。
当院では、まずは十分にお話しを聞くことが最も重要と考えております。その際に、どれだけ便がたまっているか客観的に評価するためにレントゲン検査を行うことがありますが、あくまでも問診が第一です。その上で、その方にあった生活習慣を助言し、それでも改善しなければ緩下剤などの処方を検討します。適切な下剤の使用は大変有用ですが、患者さんに一律に下剤を使用することは極力避けたいと思っております。
ディスペプチア(dyspepsia)とは、bad(悪い)・digestion(消化)を意味するギリシャ語のdys(悪い)・peptein(消化)を語源にすると言われており、機能性ディスペプチアにおいては「みぞおちを中心とした、痛みや、胃もたれなどの腹部症状」と定義されています。
機能性ディスペプチアとは、胃潰瘍・急性胃炎・胃癌などの明らかな病気がないにもかかわらず、「慢性的にみぞおちの痛みや胃もたれがある疾患」と定義されています。
原因としては肉体的・精神的疲労や胃酸過多、ピロリ菌など様々なものがあり患者様により様々で特定できない場合も多々あります。
日本人の10~20%弱に機能性ディスペプチアの症状があるとされ、特に働き盛りでお忙しい社会人や大学生にも多く認められます。
胃潰瘍や慢性胃炎などの除外のためには内視鏡検査が、胆嚢炎などの除外の ためには超音波検査が必要となる場合がありますが、若い方の多くは丁寧な問診だけで診断・治療が可能です。
世界的には以下のRomeⅢ診断基準があります。
過去3ヶ月間、月に3日以上にわたって腹痛や腹部不快感が繰り返し起こり、次の項目の2つ以上がある。
1.排便によって症状が軽減する
2.発症時に排便頻度の変化がある
3.発症時に便形状(外観)の変化がある
※6ヶ月以上前からの症状があり、最近3ヶ月は上記の基準を満たしていること。
※※腹部不快感は、痛みとは表現されない不快な感覚を意味する。病態生理学的研究や臨床研究に際しては、週に2日以上の痛みあるいは不快症状があるものを適格症例とする。
(文献1より引用、日本国際消化器官運動研究会訳)
<過敏性腸症候群の分類>
| 便秘型IBS(IBS-C) | 硬便または兎糞状便が25%以上あり、軟便(泥状便)または水様便が25%未満のもの |
|---|---|
| 下痢型IBS(IBS-D) | 軟便(泥状便)または水様便が25%以上あり、硬便または兎糞状便が25%未満のもの |
| 混合型IBS(IBS-M) | 硬便または兎糞状便が25%以上あり、軟便(泥状便)または水様便も25%以上のもの |
| 分類不能型IBS | 便性状異常基準がIBS-C、D、Mのいずれも満たさないもの |
この疾患は便秘症や下痢症にも関連しますので、そのような方の中に過敏性腸症候群の方がいないかどうか検討を要する場合があります。治療のためには、まずは患者さんの訴えを、時間をかけて聞くことが重要です。当院では十分な時間をとりゆったりと問診し、まずは日常生活の改善などで対処できるか判断します。一律な薬剤の使用や過度の検査は極力避ける方針です。
背景となるストレスは人それぞれで、症状に関しても血液検査などで評価できるものではないので、病状の把握と有効な対策をたてるためには納得いくまで話し合う必要があります。社会生活を営んでいる以上は、家庭や会社のストレスを減らすことは難しいものですが、ベストな状況を得られるように協力いたします。治療薬も漢方をふくめて様々ありますが、医学的観点から客観的な情報を提示いたします。
過敏性腸症候群は、若年の主婦やお勤めの方が多く悩まれる疾患です。そのような方には仕事や家庭生活に影響がでないように診察時間を考慮しますので、気軽にお電話でご相談ください。ご希望があれば予約時間枠もご利用ください。
上記の過敏性腸症候群と関連する疾患で、特に胃もたれや上腹部の痛みが強いものを機能性ディスペプシア(FD:functional dyspepsia)といいます。胃の症状によるものですが、慢性胃炎とは異なる病態です。
患者様の訴えにより判断する疾患ですが、まずは胃かいようやガンなどの除外のために内視鏡検査が必要となる場合があります。診断診断基準は過敏性腸症候群と同じくRomeⅢ診断基準というものが世界的に提唱されています。
:日常臨床で用いられる簡便で実用的な基準です。
「症状の原因となる器質的、全身性、代謝性疾患がないのにもかかわらず、胃十二指腸領域に由来するとおおわれる症状を呈する疾患」
:研究等のためにさらに厳密に定義するための基準です。
1.食後膨満感
2.早期満腹感
3.心窩部痛(心窩部:みぞおち
4.心窩部灼熱感
上記の症状を説明できる明らかな器質的疾患がないもの
6ヶ月以上前に症状を経験し、最近3カ月間症状が持続しているもの
以上が一般的に利用されているRomaⅢ診断基準です。(RomaⅣ基準もでておりますが、大きな変更はなく、こちらの方がまだ一般的です)
【さらに詳細な基準】では「3カ月間症状が持続していること」という条件があります。外来に来た患者様に3カ月様子を見続けることは無理ですので、【一般臨床用基準】が用いられますし、これで十分です。
胃癌や胃潰瘍などの器質的疾患を原因としないので、「生命の危険などの無用な心配はしなくてよい」ことが分かればそれだけで軽くなる方もおられますが、実際には生命の危険がなくてもつらい疾患です。
私も最近になって、通勤の満員電車とうい過酷な環境で時々みぞおちが重苦しくなる症状を時々感じます。幸い頻繁ではありませんが、これが毎日あるとつらいなあと実感しました。
ストレスが関与すると言われていますが、決して「心の病気」ではなく、「内臓神経や消化管環境の調整不全」であると私は見ております。
社会生活をする以上、疲労はつきものですので、ずっと続くものと思われてる方も多いと思います。症状の説明や食生活のアドバイスや、胃酸分泌抑制薬や適切な漢方薬の処方などで改善される症例を多々経験しており、治癒もしくはうまく付き合っていける疾患と思っております。
当院では上記の過敏性腸症候群と同様にゆっくりとした面談に重点をおき、一律な薬剤の使用や、無用な検査は極力避けております。
生活習慣の改善は人それぞれで難しいものですが、納得するまで話し合いベストな状況を目指しましょう。治療薬は様々あり、当院では治療薬であるアコアチイドや胃酸分泌抑制薬だけでなく漢方を含めた複数の薬剤を処方しておりますが、過多な処方はせず安心して生活していただくことを目標としております。
私の経験を交えてご助言致します。いつでもお気軽にご相談ください(ご希望があれば予約時間枠をご使用頂いて結構です)。
通常、肝臓の脂肪は全重量の5%弱ですが、脂肪肝では10%以上になります。
肉などの脂肪の多い食生活や、飲酒量の増加,運動不足で脂肪肝は近年増加しており、肥満の方の50%、糖尿病の方の50%に脂肪肝、アルコール性肝障害の10%に認められます。脂肪肝の中で、飲酒をしないか、もしくは飲酒量が少ないにもかかわらずアルコール性肝炎に似た肝炎が生ずることがあり、非アルコール性脂肪性肝炎(nonalcoholic steatohepatitis; NASH、ナッシュと呼びます)と呼ばれます。ナッシュは他の肝炎と同様に長期間放置すると肝臓が徐々に硬くなり、肝硬変へと進行し、肝癌の発生原因となることがあります。C型ウイルス性肝炎ほどには肝がんの発生頻度は高くありませんが、ウイルス性肝炎の治療が進んだ現代においては、肝がんの発生原因として増加しつつありますので、適切な管理が必要です。その上で生活習慣の改善と、1年に1回程度の腹部超音波検査が有用です。当院では描出能力の高い超音波検査機器を用いて肝臓を評価しております。ナッシュによる肝硬変がある場合は早期に腫瘍が発見できるよう努めております。検査以外に、肝臓に関するご説明を十分して無用な心配がないようにいたしますのでお気軽にご相談ください。
多量の飲酒により生じる肝障害ですが、アルコールに対する許容性は栄養状態や遺伝的素因などの体質が関与し、かつ飲酒量や期間により肝障害の程度は様々ですが、エタノール約30gを1単位とした以下の目安がありますのでご参考にしてください。
これらを合計した単位を以下を目安に評価します。
診断には飲酒歴と血液検査(GOT,GPT,γ-GTP)を用います。
放置すると肝硬変となり、のちに食道静脈瘤による吐血や、肝不全(黄疸、腹水)が生じ後になって生活の大きな問題になりますので適切なアドバイスをする必要があります。また肝がんの原因にもなりますので年1回程度の検査が望まれます。当院では描出能力の高い超音波検査機器を用いて肝臓を評価しております。また肝硬変がある場合は早期に腫瘍が発見できるよう努めております。日常生活の注意点を適切に守れれば決して恐い病気ではありません。外来では十分ご説明した上で、無用な心配がないようにいたしますのでお気軽にご相談ください。
A型肝炎、B型肝炎、C型肝炎などがあります。
当院では描出能力の高い超音波検査機器を用いて肝臓を評価しております。描出能力の高い超音波機器を用いて肝がんを1cm前後の小さい段階で発見し、ラジオ波焼灼療法などの手術以外の治療法や、手術を行う場合も小さい切除ですむよう日々努めております。また肝がんの治療法に関しても大学病院での治療の経験を生かして最新の情報をお伝えできますので、いつでもお気軽にご相談下さい。
大腸がんなどの他の臓器からの転移を除いた肝がんを「原発性肝細胞がん」と呼びます。原発性肝細胞がんはその名の通り肝細から発生する悪性腫瘍であり、肝臓の悪性腫瘍の95%を占めます。
その原因は各種慢性肝炎及び肝硬変で、70%がC型肝炎ウイルス、20%がB型肝炎ウイルス、10%がアルコール性肝障害や上記のナッシュなどが原因とされています。
末期になるまで症状はなく、偶然腹部超音波検査などで発見されます。以前は大きな手術が必要で治療が難しいがんでしたが、周囲に転移していない直径2cm以下の段階で発見されは針を刺して通電する治療(ラジオ波焼灼療法)などで比較的楽に治療できる症例が増えています。また、手術も近年では安全性が高まり、症例によっては前記のラジオ波焼灼療法より有効でおすすめされる場合があります。
進行して転移が生じても、転移が肝臓内に限局することが多く、適切な管理により他のがんよりも比較的長期間病気と共存し生活ができます。
当院では描出能力の高い超音波検査機器を用いて肝臓を評価しております。描出能力の高い超音波機器を用いて肝がんを1cm前後の小さい段階で発見し、ラジオ波焼灼療法などの手術以外の治療法や、手術を行う場合も小さい切除ですむよう日々努めております。また、肝がんの治療後でも再発の有無がないかを評価できます。大学病院で肝がんを治療した経験を生かして最新の情報をお伝えできますので、いつでもお気軽にご相談下さい。
多くは腹部超音波検査で偶然発見されます。健康な方の10%以上に発見されるありふれた腫瘤で、腫瘍性などでない限りほとんどは心配無用です。原因として先天性と後天性に分けれ、後天性には腫瘍性や外傷性や寄生虫などがありますが希です。先天性の嚢胞は、組織の発生過程に由来すると言われていますが、明確ではありません。
2個以上認められることも多く、多発する場合には腎、膵などにも嚢胞を認めることがあります。
肝嚢胞は一部をのぞき重大な問題とはなりません。当院ではご希望であれば来院したその日に超音波検査を行い肝臓の評価ができます。お気軽に来院しご相談のうえ、過度に心配しないようにして下さい。
良性肝腫瘍の中で最も多く認められる腫瘍です。無症状で、検診などでの腹部超音波検査で偶然発見されます。ほとんどは生命に影響しませんが、肝がんなどの他の悪性腫瘍と区別するためにMRI検査などをおすすめされる場合があります。
MRIによる確認が必要な一部の症例を除いて、基本的に当院で行う超音波検査で診断がつきます。ご希望であれば来院したその日に超音波検査を行い肝臓の評価ができますので、お気軽に来院しご相談のうえ、過度に心配しないようにして下さい。
胆のう内に石がある場合、胆石症と呼びます。脂肪の多い食事が原因ですが、体質との関連もあり、必ずしも食生活が原因のすべてではなく肥満がない方にも発生します。日本国内では約2000万人に認められると言われています。
胆のうは普段は胆汁をためておき、食事が十二指腸を通過するときに収縮して胆汁を食事と混ぜて消化を助ける働きがあります。胆のう内の胆汁は濃縮されるため、結石成分が析出しやすくなっています。結石の形成には胆汁中のコレステロールの量が関与しますが、その他に例えば食事をぬくなどの不規則な生活により胆のう内に濃縮された胆汁が残存して結石成分が析出しやすくなる可能性もあるため食事量が少ないからと安心することは禁物です。
胆石の多くは生命に影響はありませんが、胆のうの出口につまってしまい胆のうが張れてしまう胆のう炎が生ずるリスクが年間2%あると言われています。例えれば新年に50本中1本の外れくじを引かなければその年は大丈夫ということです。しかしそれを毎年やるといつかは外れくじをひくことがあるかもしれません。胆のう炎になっても早めに医療機関を受診すれば治療できますが、ずっと放置するとがんでもないのに手術に難渋することが多々あります。胆石があった場合にはできれば年1回程度の腹部超音波検査と適切な助言を聞いた方が後悔しないでしょう。
一部の胆石は内服により溶解できる場合があります。3大成人病ならいざしらず、胆石で無用な苦労をしないためにも心配な方は早めの受診をおすすめします。
当院では描出能力の高い超音波検査機器を用いて胆嚢を評価しております。大学病院で診療した経験を生かして最新の情報をお伝えできますのでいつでもお気軽にご相談下さい
胆嚢内にできたポリープで、良性のもの(腺腫やコレステロールポリープなど)と、悪性のもの(早期胆のうがん)に分かれます。
胆のうポリープの大部分は良性で、しばしば胆のう内に多数認められます。しかし一部で胆のうがんが潜んでいることがあります。一般的に胆のうポリープの状態で癌が認めれる症例は胆のうの摘出により完治できる可能性が高いため、胆のうポリープの定期的検査が望まれます。
良性か悪性かの判断は画像検査で行われ、その中でも「腹部超音波検査が有用です。一般的に直径1cmを超える場合はがん組織が潜む可能性が30%程度、1.5cmを超える場合は60%以上と言われていますが、実際には判断に悩む場合も多く定期的検査で増大が認められれば胆のうがん発生の予防を含めて手術をおすすめする場合があります。胆のうがんは進行するとやっかいな病気ですが、ポリープの段階で治療を図れる可能性がある疾患です。
当院では描出能力の高い超音波検査機器を用いて小さいポリープも描出能力の高い超音波機器を用いて評価しております。ご希望があれば初診時に評価することもできますが、朝食を抜いて受診する必要があります。胆嚢ポリープの多くは経過観察のみで十分で、治療を要するものは一部です。ご心配な方は受診ください。治療経験を生かしたご説明をし、無用な心配がないようにいたしますので、お気軽にお越しください。
多くは上記の胆のう結石が出口である胆管に落ち込んでつまってしまうことが原因ですが、高齢の方の場合には、胆管の出口が緩むことにより腸管の細菌が侵入して結石が生ずると言われています。
総胆管結石がつまると、胆汁(赤血球が分解された老廃物で、黄褐色の液体です。便の色が黄色いのは胆汁が混じっているからです)がつまると、尿が褐色となり、黄疸がでます。早期の黄疸は見過ごされやすいですが、白目が黄色みをおびることにより発見できます。つまった胆汁に細菌が感染すると急性閉塞性化膿性胆管炎となり敗血症が生じて致命的になる場合もありますので緊急処置が必要です。
突然の発熱で自覚されます。痛みは無いかあっても軽度で、しばしば吐き気を伴います。血液検査とCTや超音波検査ですぐに診断できるので疑いがあれば早急に受診しましょう。
当院には腹部超音波検査機器がありますので、総胆管結石による胆管の閉塞を早期に評価できます。ご心配な方はその日に受診ください。また、お電話で助言することもできますので、特に総胆管結石による黄疸の疑いのある方はすみやかにご相談ください。
胆汁の流れ道である総胆管の内側をおおう粘膜から発生するがんです。発生率は全人口の2~3%で、がん死亡者の4〜6%を占めますが、胃がんや大腸がんに比べると低頻度です。しかし、転移しやすく、進行した場合は治療成績が低くなります。
胆管がんの発生原因は特殊な事例を除いて明らかではなく、前触れもなく突然発病します。初発症状の多くは黄疸で、前記の総胆管結石症と同様に尿が褐色になったり、白目が黄色くなります。そのほか、黄疸の物質の刺激で全身に強いかゆみがでることもしばしばあります。症状のある胆管がんに対する初期検査として腹部超音波検査や血液検査が有用ですが、初期検査で異常がでれば速やかに総合病院へ紹介いたします。
胆管がん自体は非常に小さくCTを行っても認めることができない場合がありますが、がんによる胆管の拡張は超音波検査で容易に発見できますので、ご心配な方は速やかに当院に受診するか、お電話でご助言することもできます。胆管がんの診療の経験を生かして治療法に関してもご助言できますので、いつでもお気軽にご来院ください。
総胆管と胆のうはお互い交通しており、胆汁が流れる共通の組織であるため胆道系臓器と呼ばれます。胆のうがんは、この胆道系臓器のがんであるため、胆管がんと同類のがんととらえることもできます。
しかし、総胆管から離れているために初期には黄疸が出ないため、自覚症状によりがんを発見することが困難で、進行してから発見されることが多いことは留意すべきです。原因として胆石の関連が疑われ、胆石をもっている方はもっていない方より3倍前後危険性が高まると言われていますが、明確ではなく、胆管がんと同様に突然発病します。
進行すると胆管がんより治療に苦労する病気ですが、胆のうは腹部超音波検査で評価しやすく、前記の胆のうポリープの段階で治療できれば根治を十分期待できます。そのため、胆のうポリープが認められ、大きくなる可能性が否定できない場合は1年に1回程度の腹部超音波検査が推奨されます。
5mm以下の胆のうポリープの場合は悪性であることは希ですので、定期的に評価できれば過度な心配は無用です。
胆管がんと違い、胆のうがんは超音波検査で発見・評価できます。ご心配な方はお気軽にご来院ください。診療経験を生かして治療法に関してもご助言できますので、お気軽にご相談ください。
ほとんどは無症状で、腹部超音波検査などで偶然発見されます。嚢胞には治療を要さない単純性嚢胞や、一部に悪性化の危険性のある腫瘍性嚢胞などがあります。画像検査の普及で偶然発見されることが増えており、多くは経過観察のみで十分な良性のものですが、悪性化の可能性のある腫瘍性嚢胞の評価が必要な場合があります。
腫瘍性嚢胞として重要なものは膵管内乳頭粘液性腫瘍(Intraductal Papillary-Mucinous Neoplasm of pancreas; IPMNと略して呼称されます)です。その病態は簡単にいうと、その名の示すごとく、膵管内に生じた乳頭状で粘液を分泌する腫瘍です。膵管は1mm以下でととても細いのでほんの小さい腫瘍であってもつまってしまい、粘液が貯留した嚢胞ができます。腫瘍の大きさや部位により悪性化のリスクは様々で、リスクの低いものは20%以下、高いものは50%以上が悪性腫瘍に進展すると言われています。悪性の膵管内乳頭粘液性腫瘍は通常の膵がんとは違って治療成績がよいため、以前は「治る膵がん」とも言われていました。
高齢者に多く認められ、定期的検査が必要な方が多くおられます。悪性の可能性が少なければ、定期的に腹部超音波検査などを行うだけで過度の心配は無用です。
悪性化の可能性が無視できなければ治療による予後改善が期待できるため速やかに総合病院を紹介します。
膵のうほうや膵管内乳頭粘液性腫瘍は超音波検査で発見・評価できます。ご心配な方はお気軽にご来院ください。診療経験を生かして膵のうほうに関する詳しいご説明もできますので、お気軽にご相談ください。
60歳代を中心とした高齢者に多い病気で、多くは突然発症します。近年増加傾向で、肺がんや大腸がんよりは少ないですが、がん死亡者数でみると男性で5位,女性で4位とされています。
周囲の組織に浸み込むように発育し(浸潤性膵管癌と呼びます)、リンパ節や肝への転移も多く早期発見が難しく治療成績もまだまだ不十分な病気です。
早期には無症状ですので発見が容易ではありませんが、腫瘍により膵臓の機能が低下するとインスリン分泌が阻害され糖尿病が発症し、それを契機に発見される場合があります。早期発見には腹部超音波検査が有用で2cm以下の早期膵がんの発見ではCT検査より優れていいますが、膵臓は体の奥にあるため超音波画像で描出しにくい場合はCT検査も追加する場合があります。
膵がんの発生には喫煙や肥満、糖尿病、慢性膵炎などの関連が認められていますが、明確な原因はありません。しかし、2親等以内(両親、兄弟)に2人以上の膵がんの方がおられる場合は膵がんのリスクが高まると言われております(家族性膵がん)。ご心配な方はご相談ください。
膵臓の腫瘍は超音波検査で早期発見を図ることができますが、膵臓は体の奥(背中側)にあるため腹部超音波検査で見にくい臓器でもあります。当院では膵臓をしっかりと評価できることを目的の一つとして最新の超音波検査機器を導入しましたので、ご心配な方はお気軽にご来院ください(来院当日に評価することも可能ですが朝食を抜いて来院することが必要ですので、あらかじめ来院する旨お電話ください)。膵がんの診療経験を生かして検査だけではなく、治療法や治療後(手術後)の経過観察も行いますのでお気軽にご相談ください。
膵臓は食物を溶かす酵素を分泌しています。この酵素が自身の膵臓を消化してしまう病気です。重症化すると多臓器不全などを起こし生命にかかわるため早期の治療が必要です。
原因として、飲酒や胆石の落下や腫瘍などがありますが多くは原因不明です。症状として急激な腹痛(背部痛が伴わないこともあります)です。治療としては入院を原則とし、絶食による膵の安静と症状に合わせて薬剤の投与です。 軽症にとどまれば予後は良好ですが、重症化すると10~50%の致死率が報告されているため早期の受診が必要です。
当院を受診された場合は診察と腹部超音波検査を行い、緊急性があるかどうか速やかに判断し適切な医療機関に連絡いたしますが、夜間などの場合は救急外来等に速やかに相談してください。
膵臓の慢性の炎症により膵組織が徐々に破壊され、進行するとインスリン分泌等の膵機能が低下する病気です。原因の多くはアルコールによるものです。タバコも膵炎の進行に関与するため要注意です。
症状としては、当初は腹痛でですが、膵の破壊が進行すると痛みは軽減し、そのかわりに膵機能の低下による糖尿病や消化不良による体重減少が主たるものとなります。進行した方の平均寿命は10歳以上低く、また膵癌の発生頻度も高まるため、進行する前に断酒や禁煙などの生活習慣の改善を図りつつ定期的検査をすることをおすすめします。当院では外来診察を中心とし診療し、適時血液検査検査や腹部超音波検査を行います。日常生活の注意点など様々なご助言をいたしますので、お気軽に受診ください。
早期では無症状で内視鏡で発見されます。進行すると肝臓や肺に転移を生じます。
治療としては手術による切除がありますが、小さいもの(ポリープなど)の場合は内視鏡により治療できるものもあります。転移がある場合も、手術や抗がん剤による治療で昔にくらべて高い治療成績を得ております。
大腸がん発生のリスクとして、肥満、運動不足、飲酒、喫煙があります。炎症性腸疾患もリスクとして重要で、家族歴もリスクの一つとして考慮する必要があります。
初期は無症状ですが、進行するとがんにより便の動きが妨げられ、下血(赤や黒の便)、排便障害(便が細くなったり便秘になります)や腹痛を認めます。肛門に近い部位では便が硬くなるので排便障害が認められやすいですが、肛門から遠い大腸(おなかの右側の大腸)の場合は便がやわらかいので症状がでにくく、かなり進行してから見つかる場合があります。ご高齢の方の場合は症状を自覚されずいつのまにか大腸癌が進行している場合も多々ありますので、便の出が悪くなったり、腹部の軽いはりがあるなどの症状がある場合はいつでもご相談ください。
大腸がん検診では、便の一部をステッィクで採取するだけの簡単な検査(便潜血検査)でがんからの出血を検出でき、検査や治療に結びつけることができますので、いつでも当院にご相談ください。当院で検査のキットをお渡しし、その後採取した容器をお持ち下さるだけですので、受診は短時間ですみます。
検診のほかに、当院では大腸に心配がある方に対してはご助言をしたうえで、大腸内視鏡検査が必要な場合は近隣の適切な医療機関をご紹介しておりますので外来かお電話でご相談ください。
右側の大腸の端にぶら下がっている細いひものような部分を虫垂(ちゅうすい)と呼びます。一般には俗に盲腸(もうちょう)と呼ばれていますが正確には虫垂と呼びます。退化しつつある組織で特に機能はないものですが、硬い便のかたまり(糞石)などによりつまりますと、内部に細菌が繁殖し炎症を生じ虫垂炎になります。
右下腹部の痛みが典型的ですが、初期は臍より上のお腹が痛くなることがあり、徐々に痛みが臍より右下に移動します。放置すると早ければ半日で腹膜炎になり重症化する場合もありますので、すみやかに医療機関を受診する必要があります。
治療としては手術による切除が基本ですが、近年では軽症の場合は抗生剤で治療できる場合も増えてきました。いずれにしてもすぐに医療機関を受診することが肝要です。臍より右下の部分は通常のカゼや腸炎でも痛みを感じる部分ですので、一般の方が虫垂炎と判断することは困難です。右下腹部の痛みの方が全て総合病院を受診することは、患者様にとっても、病院側にとってもメリットは少なく時間の浪費になる場合も多々あります。
腹膜炎を疑わせる強い腹痛や、夜間休日などクリニックの受診が困難な場合を除き、日中であれば診療所で診断は可能です。注意深い腹部の診察だけで虫垂炎を診断することは十分可能ですが、さらに腹部超音波検査で虫垂の炎症を評価しることもできますので、ご心配な方はすぐに当院を受診されるか、お電話でご相談ください。手術が必要な場合は適切な医療機関を速やかにご紹介し、軽症な場合は抗生剤を処方いたします。
大腸壁の壁の一部が袋状に外側に突出したものを憩室(けいしつ)と呼びます。多発することが多く、大腸の右側(上行結腸)と左側(S状結腸)に好発します。
高齢者に特に多く、原因は便秘などによる大腸の内圧の上昇や、加齢に伴う大腸壁の脆弱化があります。食事の欧米化(肉食の増加)も強く関与しております。
多くは無症状で大腸内視鏡でしばしば認められ治療の必要は全くありませんが、突出した袋状の憩室内に便がつまると、虫垂炎(盲腸と一般の方は呼んでいます)と同じ機序で細菌が増殖し炎症を生じ痛みや出血を生じます。炎症が増悪すると大腸の壁に穴があく場合もあり腹膜炎を生じます。初期の症状としては腹痛が多いですが、早期に医療機関を受診し絶食・点滴治療により大腸へのストレスを減らせば症状を治療できる場合が多いため、心配な方はご相談ください。
肛門に腸側にできる内痔核と肛門側にできる外痔核があります。
日常診療で多く認めるものは内痔核です。原因は現代においても不明瞭な部分が残っており、肛門周囲の静脈の怒張(静脈瘤)による腫れと言われていましたが、近年では肛門周囲の組織がすべり出ることが原因とも言われております。内痔核の症状は排便時の出血です。一般に血液は鮮血状で赤見をおびます。外来での簡単な診察で診断できます。
1度と2度に対しては食事や排便を含めた生活習慣改善と、痔の炎症をおさえる座薬や便秘改善薬の処方により治療できます。3度以上に対しては痔を起こす血管の結紮や注射療法などが考慮され専門的な施設を紹介いたします。
外痔核は歯状線より外側にできた腫瘤で,肛門周囲の障害により血管が破れて血腫ができることが原因と言われています。肛門の皮膚に近いため痛みが強くなります。痔の中に血液のかたまりが貯留した状態を血栓性外痔核と言い、肛門の腫れた部分に一致した強い痛みがあります。この血栓を切開し摘出することにより劇的に症状が改善しますが、切開部の治癒の確認のため外来通院が必要です。
痔の予防や症状悪化を防ぐためには生活習慣の改善が重要です。便秘の改善や肛門に負担のかかるような姿勢をさけるようにすることも必要です。
当院では肛門鏡を用いて外来で速やかに診察し、座薬の処方や日常生活のご助言をいたします。外来は短時間ですみますので何時でもお気軽にご来院ください。
肛門の粘膜から侵入した細菌により膿の溜まり(膿瘍)が生ずる疾患です。
肛門の痛みと腫れがあり、悪化すると発熱も生じ重症化しますが、切開排膿すると軽快します。放置すると膿が増加し全身状態が悪化しますし、下記の痔瘻を生ずる場合もあるため、速やかに受診してください。
肛門周囲膿瘍などを原因として肛門周囲の組織に感染を伴うトンネルができてしまう病態です。根治には肛門手術が必要で専門的医療機関への受診が必要です。
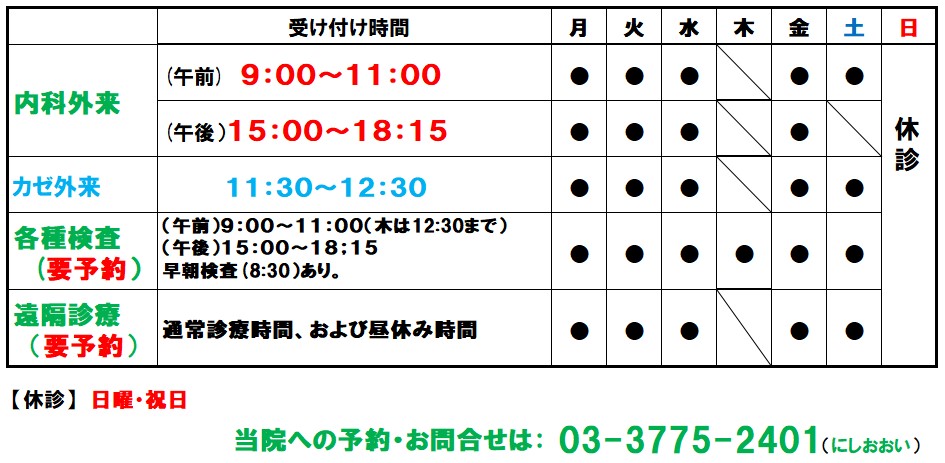
当院は西大井駅の目の前(徒歩1分)の、クリニックモール2Fです。
検査時間は診察時に相談して、できるだけご要望のお時間で行います。冬季は緊急を除き予約のない方への超音波検査はできません。当日ご希望の方は事前にお電話でお問い合わせください。